MRT der Prostata
Die multiparametrische Magnetresonanztomographie (mpMRT) in der Prostatadiagnostik
Ein modernes bildgebendes Verfahren in der Diagnostik des Prostatakarzinoms ist die so genannte mpMRT.
Den Empfehlungen der aktuellen S3-Leitlinie Prostatakarzinom folgend sollte die multiparametrische MRT der Prostata in der Primärdiagnostik, das heißt vor Durchführung einer ersten Biopsie der Prostata, eingesetzt werden. Besteht bei einem Patienten nach negativer systematischer Prostatabiopsie und ohne vorherige Durchführung einer mpMRT weiterhin der Verdacht auf ein Prostatakarzinom, soll eine Bildgebung der Prostata mittels mpMRT erfolgen.
Aber wie genau verläuft diese sogenannte multiparametrische Magnetresonanztomographie (mpMRT) der Prostata? Wie werden verdächtige Areale klassifiziert und was bedeutet PI-RADS? Was geschieht nach der MRT Diagnostik und wie funktioniert eine anschließende Fusionsbiopsie?
Im Video geben der Urologe Dr. med. Thomas Oliver Henkel und der Radiologe PD Dr. med. Alexander Baur Antworten auf diese und weitere Fragen. Mit anschaulichen Bildern, Animationen und hilfreichen Informationen bekommen Sie einen Einblick in die praktischen Abläufe dieser Prostatakrebs-Diagnostik.
Die MRT der Prostata
- PSA steht für Prostataspezifisches Antigen
- Ein von der Prostata produziertes Eiweiß
- „Labormarker“ für Prostataveränderungen
- Erhöhte Werte kommen vor bei
- Gutartiger Prostata-Vergrößerung
- Entzündungen der Prostata
- Mechanischer Stimulation (z.B. Radfahren)
- Prostatakrebs
- Biopsie nach Blutuntersuchung wird empfohlen bei
- Wert ≥4 ng/ml (Grenzwert variiert altersabhängig)
- Auffallendem Anstieg bei Folgemessungen
- 1x erhöhter Wert sollte zunächst kontrolliert werden (Ausschluss von Messfehlern)
Quelle: Patientenratgeber zur S3-Leitlinie Prostatakrebs I –Lokal begrenztes Prostatakarzinom (3. Auflage, Juni 2018)
mpMRT steht für multiparametrische Magnetresonanztomographie
multiparametrisch
- Mehrere MRT-Sequenzen bzw. Bildserien werden auf Grundlage und zur Darstellung unterschiedlicher Eigenschaften der abgebildeten Gewebe akquiriert
- Durch die Beurteilung aller Sequenzen in Zusammenschau kann eine Krebsdiagnose in der Prostata mit hoher Genauigkeit gestellt werden
Magnetresonanztomographie
(synonym: Kernspintomographie)
- Bildgebendes Verfahren in der medizinischen Diagnostik, bei dem Schnittbilder verschiedener Gewebe in einem starken Magnetfeld und durch Radiowellen erzeugt werden
- Es werden keine potenziell schädlichen Röntgenstrahlen verwendet
Multiparametrische Prostata-MRT: Vorzüge und Grenzen; Dtsch Arztebl 2018; 115(47): [4]; DOI: 10.3238/PersOnko.2018.11.23.01
Kapitel 5.2 Primärdiagnose
- Eine MRT der Prostata soll multiparametrisch entsprechend den aktuellen Qualitätsstandards durchgeführt werden
- Die in der mpMRT beschriebenen Karzinom-suspekten Herde sollen gezielt biopsiert werden
- Zusätzlich zur mpMRT-gezielten Biopsie sollte im Rahmen der Erstbiopsie eine systematische Biopsie erfolgen
Kapitel 5.2.1 Erstbiopsie
- Die mpMRT nach geltenden Qualitätsstandards sollte in der Primärdiagnostik, also vor Durchführung einer ersten Biopsie, eingesetzt werden
- Ein unauffälliges mpMRT (PI-RADS <3, also mpMRT ohne verdächtigen Befund) birgt ein Restrisiko für klinisch signifikanten, das heißt behandlungsbedürftigen Prostatakrebs, sodass eine systematische Biopsie zusätzlich zur PSA-gestützten Kontrolle angeboten werden sollte.
Kapitel 5.2.2 Rebiopsie
- Nach negativer systematischer Biopsie ohne vorherige mpMRT soll bei fortbestehendem Karzinom- Verdacht eine Bildgebung mittels mpMRT, den geltenden Qualitätsstandards entsprechend, erfolgen
- Wenn sich im mpMRT verdächtige Areale (PI-RADS 3–5) zeigen, sollen diese gezielt biopsiert werden
S3-Leitlinie Prostatakarzinom Version 6.2 – Oktober 2021 AWMF-Registernummer: 043/022OL
- Die gesetzlichen Krankenkassen bezahlen die mpMRT derzeit, trotz der Empfehlungen in der Leitlinie Prostatakarzinom, leider nicht, d.h. sie ist keine Regelleistung. Ein Antrag auf Kostenübernahme kann vor Durchführung der Untersuchung individuell bei der jeweiligen Krankenkasse gestellt werden
- Gesetzlich versicherte Patienten können die Untersuchung alternativ auf eigene Rechnung durchführen lassen. Die für eine mpMRT in Rechnung gestellten Kosten liegen meist zwischen 500 und 1.000 Euro
- Die privaten Krankenversicherungen bezahlen die mpMRT in den meisten Fällen.
Halten Sie vor einer mpMRT unbedingt Rücksprache mit Ihrem Urologen, Radiologen und / oder Ihrer Krankenkasse, um zu klären, welche Kosten anfallen und ob diese evtl. von Ihrer Krankenversicherung übernommen werden
- Gibt es Metallimplantate in Ihrem Körper wie bspw. einen Herzschrittmacher oder ein Innenohrimplantat?
- Haben Sie Platzangst?
- Sind Allergien bekannt?
- Nehmen Sie regelmäßig Medikamente ein?
- Welche Vorerkrankungen sind bekannt? Haben Sie bspw. einen erhöhten Augeninnendruck (Glaukom/grüner Star)?
- Wurde bereits eine Biopsie der Prostata durchgeführt? Wenn ja, wann?
Bringen Sie, falls vorhanden, Ihren Implantatausweis und Ihren Medikamentenplan mit zur Untersuchung
https://www.acr.org/-/media/ACR/Files/RADS/Pi-RADS/PIRADS-V2-1.pdf
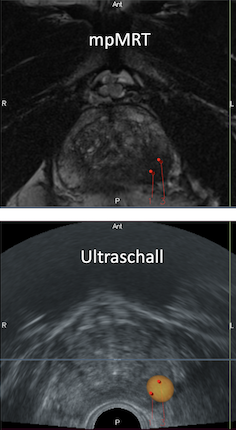
- Ausführliche Bezeichnung: MRT-gestützte, gezielte, ultraschallgesteuerte Fusionsbiopsie
- Mittels eines Computerprogramms werden die Bilder der MRT und die Echtzeitbilder des Ultraschalls übereinander gelegt
- Verdächtige Areale aus der MRT können auf dem Ultraschallbild markiert werden
- Der Urologe kann mit der Biopsienadel punktgenau diese Areale ansteuern
Allgemeine Hintergrundinformationen zur multiparametrischen Magnetresonanztomographie (mpMRT) in der Prostatadiagnostik
Unter den bildgebenden Verfahren gehört die Magnetresonanztomographie (MRT) inzwischen zu den sichersten und besten Verfahren, um ohne Belastung durch Röntgenstrahlen feine Strukturen der menschlichen Gewebe und Organe im Körper mit hoher Auflösung darstellen zu können. Mit den von der MRT akquirierten Schnittbildern können die Funktion von Organen und auch kleinere, krankhafte Organveränderungen beurteilt werden. Da sie physikalisch auf den Prinzipien der Kernspinresonanz beruht, wird sie auch Kernspintomographie genannt. Sie arbeitet mit Hilfe von starken, für den Menschen ungefährlichen Magnetfeldern und Radiowellen und ist schmerzfrei.
Der Begriff multiparametrische MRT leitet sich davon ab, dass mehrere sich ergänzende MR-Sequenzen unterschiedliche Bildkontraste liefern und damit zusammenfassende Aussagen über mehrere Gewebeeigenschaften ermöglichen. So können nicht nur strukturelle Eigenschaften von Organen und umgebendem Gewebe erfasst werden, sondern auch Areale mit erhöhter Zelldichte, wie z.B. Krebsgewebe, sichtbar gemacht werden. Ferner erlaubt die mpMRT in Verbindung mit einer Kontrastmittelgabe auch die Beurteilung von Regionen mit vermehrter Durchblutung und erhöhter Gefäßbildung.
Aufgrund dieser Möglichkeiten ist die multiparametrische Prostata-MRT inzwischen ein wertvoller Bestandteil der urologischen Diagnostik und Therapieplanung des Prostatakarzinoms und wird entsprechend in der aktuellen interdisziplinären S3-Leitlinie der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (AWMF), der Deutschen Krebsgesellschaft e. V. (DKG) und der Deutschen Krebshilfe (DKH) zur Früherkennung, Diagnose und Therapie des Prostatakarzinoms berücksichtigt.
Erhöhung der Aussagekraft konventioneller Primärdiagnostik durch die mpMRT
Die konventionelle urologische Diagnostik des Prostatakarzinoms besteht aus digitaler rektaler Untersuchung (DRU), PSA-Serumtest und systematischer Prostatabiopsie (siehe auch TRUS-Biopsie). Aufgrund der biologischen Vielfalt, dem Auftreten mehrerer Herdbefunde und der unterschiedlichen Ausprägung eines Prostatakarzinoms ist die diagnostische und prognostische Aussagekraft der konventionellen Diagnostik allerdings begrenzt. Sie kann dazu führen, dass einerseits klinisch nicht signifikante, also nicht unbedingt behandlungsbedürftige Karzinome überdiagnostiziert und damit überbehandelt werden, andererseits aber aggressive Karzinome übersehen und deshalb nicht oder verzögert behandelt werden.
Mittlerweile konnte durch diverse Studien belegt werden, dass die multiparametrische MRT (mpMRT) die Primärdiagnostik signifikant verbessern kann, insbesondere durch die frühzeitige Entdeckung und Lokalisation karzinomverdächtiger Herdbefunde in der Prostata. Damit wird nicht nur eine gezielte Biopsie dieser Herde möglich (siehe auch Fusionsbiopsie), sondern auch eine präzisere Aussage über ihre Größe und ggf. organüberschreitende Ausdehnung. Die mpMRT kann somit wichtige Daten liefern, um eine individuelle Therapieplanung vorzunehmen, damit im Einzelfall die für den Patienten beste Therapie (z.B. radikale Operation, Strahlentherapie, Aktive Überwachung und andere) gewählt werden kann.
Im Rahmen der Primärdiagnostik wird die mpMRT hauptsächlich für die Lokalisation karzinomverdächtiger Herdbefunde benötigt, um die Planung und Durchführung einer Prostatabiopsie vorzubereiten. Bei diesen Fragestellungen spielt die interdisziplinäre Zusammenarbeit zwischen Urologen und Radiologen eine wichtige Rolle, denn wie auch andere diagnostische Methoden kann die mpMRT nicht alle Befunde zweifelsfrei liefern, und erfordert den interdisziplinären Austausch, vor allem um falsch-positive (geringgradig verändertes Gewebe wird als karzinomverdächtig abgebildet) oder falsch-negative Befunde (das Übersehen signifikanter Karzinome) auf ein Minimum zu reduzieren.
Obwohl die mpMRT der Prostata ein modernes und gutes bildgebendes Verfahren darstellt, reicht sie allein nicht aus, um ein klinisch signifikantes, also wahrscheinlich behandlungsbedürftiges Prostatakarzinom sicher zu detektieren (entdecken). Wie in der S3-Leitlinie Prostatakarzinom gefordert, sollen deshalb die in der Prostata-MRT beschriebenen Karzinom-verdächtigen Herde gezielt biopsiert werden. Wie ebenfalls in der Leitlinie empfohlen, sollte zusätzlich zur MRT-gezielten Biopsie gleichzeitig eine systematische Biopsie erfolgen, denn mit der Kombination aus MRT-Fusionsbiopsie plus systematischer Biopsie werden bessere Detektionsraten erzielt als mit den jeweiligen Methoden allein.
Neben dem Einsatz in der Primärdiagnostik eines Prostatakarzinoms vor einer ersten Biopsie wird die mpMRT in Deutschland vor allem bei Patienten eingesetzt, bei denen nach einer unauffälligen Biopsie der PSA-Wert auffällig bleibt oder sogar weiter ansteigt. So kann die mpMRT dazu beitragen, dass ein im Rahmen einer Biopsie eventuell verpasstes Prostatakarzinom doch entdeckt wird.
Mehrere Studien haben belegt, dass eine Bildgebung mittels mpMRT und die anschließende gezielte Biopsie auffälliger Areale bei diesen Patienten zu einem vermehrten Nachweis klinisch signifikanter, also prinzipiell behandlungsbedürftiger Karzinome führt.
Aktuell gelten in diesem Zusammenhang die folgenden Empfehlungen der S3-Leitlinie Prostatakarzinom zum Einsatz der mpMRT:
- Eine MRT der Prostata soll multiparametrisch (mpMRT) entsprechend den aktuellen Qualitätsstandards durchgeführt werden.
- Die in der mpMRT beschriebenen Karzinom-suspekten Herde sollen gezielt biopsiert werden.
- Zusätzlich zur mpMRT-gezielten Biopsie sollte im Rahmen der Erstbiopsie eine systematische Biopsie erfolgen.
Primärdiagnose und Erstbiopsie
Die mpMRT nach geltenden Qualitätsstandards sollte in der Primärdiagnostik eingesetzt werden.
Ein unauffälliges mpMRT (PI-RADS <3) birgt ein Restrisiko für signifikante Tumoren, sodass eine systematische Biopsie zusätzlich zur PSA-gestützten Kontrolle angeboten werden sollte.
Rebiopsie
Nach negativer systematischer Biopsie ohne vorherige mpMRT soll bei fortbestehendem Karzinom- Verdacht eine Bildgebung mittels mpMRT, den geltenden Qualitätsstandards entsprechend, erfolgen.
Nach negativer Rebiopsie soll bei gleichbleibenden klinischen Parametern (DRU und PSA) keine weitere invasive Intervention erfolgen.
Patienten, die eine Aktive Überwachung erwägen, sollen vor Indikationsstellung eine den geltenden Qualitätsstandards entsprechende mpMRT erhalten.
Wenn sich im mpMRT verdächtige Areale (PI-RADS 3–5) zeigen, sollen diese gezielt biopsiert werden.
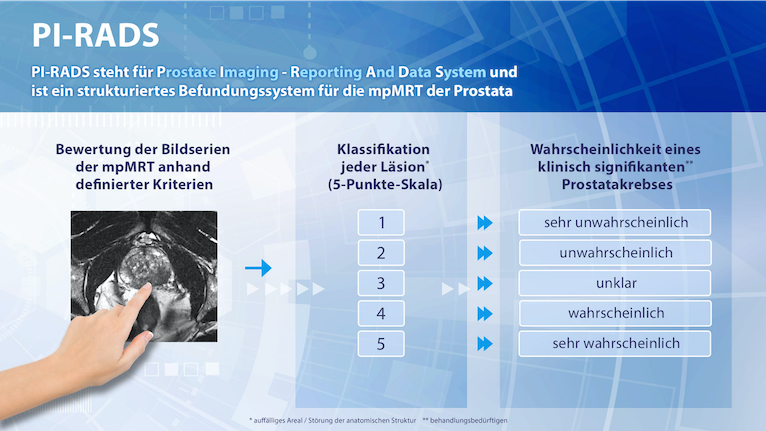
Standardisierung der Befunde durch PI-RADS
PI-RADS ist die Abkürzung für „Prostate Imaging – Reporting and Data System“ und ist ein international anerkannter Standard zur Objektivierung der Befunderstellung für die mpMRT. Anhand definierter Kriterien werden die Bildserien beurteilt. Sie wurden erstmals 2012 von der European Society of Urogenital Radiology (ESUR) publiziert, die aktuellste Version wurde 2019 in Zusammenarbeit mit dem American College of Radiology (ACR) erstellt.
Danach wird jede in der mpMRT beobachtete auffällige Veränderung anhand der folgenden 5-Punkte- Skala beurteilt:
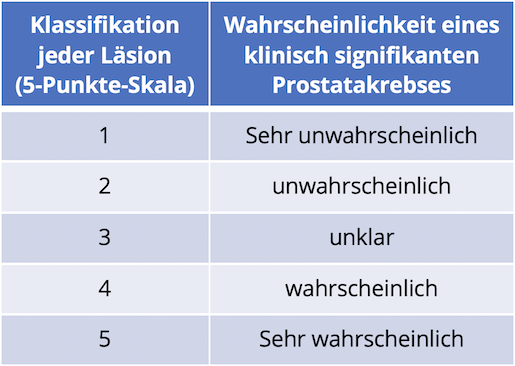
Somit steht ein einheitliches Befundsystem zur Verfügung, das die interdisziplinäre Zusammenarbeit zwischen Urologen und Radiologen erleichtert und den breiten Einsatz dieser Methode fördert.
Kosten einer mpMRT
Die für eine mpMRT in Rechnung gestellten Kosten liegen meist zwischen 500 und 1.000 Euro.
Leider ist die mpMRT zur Zeit, trotz der Empfehlungen in der Leitlinie Prostatakarzinom, keine Regelleistung, das heißt die Kosten für diese Untersuchung werden regelhaft nicht durch die gesetzlichen Krankenkassen übernommen. Gesetzlich versicherte Patienten müssen deshalb selbst für die Kosten aufkommen.
Private Krankenversicherungen bezahlen die mpMRT in den meisten Fällen.
Halten Sie daher vor einer solchen Untersuchung unbedingt Rücksprache mit Ihrem Urologen, Radiologen und Ihrer Krankenkasse, um zu klären, welche Kosten anfallen und ob diese evtl. von Ihrer Krankenversicherung übernommen werden.
Zusammenfassung
Die mpMRT ist eine schmerzfreie und schnelle Untersuchungsmethode, die ohne den Einsatz von Röntgenstrahlung die Diagnostik und Therapieplanung des Prostatakarzinoms signifikant verbessern kann.
Gemäß aktueller S3-Leitlinie Prostatakarzinom sollte diese nach geltenden Qualitätsstandards bereits in der Primärdiagnostik eingesetzt werden.
Sie soll nach negativer systematischer Biopsie ohne vorherige mpMRT bei fortbestehendem Karzinom- Verdacht, den geltenden Qualitätsstandards entsprechend, erfolgen, insbesondere auch dann, wenn Patienten in diesem Fall die Aktive Überwachung als Therapieoption in Betracht ziehen.
Ahmed HU, El-Sha ter Bosaily A, Brown LC, et al.: PROMIS study group: Diagnostic accuracy of multi-parametric MRI and TRUS biopsy in prostate cancer (PROMIS): a paired validating confirmatory study. Lancet 2017; 389 (10071): 815–22
Gayet, M., et al., The value of magnetic resonance imaging and ultrasonography (MRI/US)-fusion biopsy platforms in prostate cancer detection: a systematic review. BJU Int, 2016. 117(3): p. 392-400
Hamdy FC, Donovan JL, Lane JA, et al.: ProtecT Study Group: 10-Year Outcomes after Monitoring, Surgery, or Radiotherapy for Localized Prostate Cancer. N Engl J Med 2016; 375 (15): 1415–24
Kasivisvanathan V, Rannikko AS, Borghi M, et al.: PRECISION Study Group Collaborators: MRI-Targeted or Standard Biopsy for Prostate-Cancer Diagnosis. N Engl J Med 2018; 378 (19): 1767–77
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie der verschiedenen Stadien des Prostatakarzinoms, Langversion 6.2, Oktober 2021, AWMF Registernummer: 043/022OL, https://www.leitlinienprogrammonkologie.de/leitlinien/prostatakarzinom/ (abgerufen am: 11.05.2022)
Loeb S, Bjurlin MA, Nicholson J, et al.: Overdiagnosis and overtreatment of prostate cancer. Eur Urol 2014; 65 (6): 1046–55
Radtke JP, Wiesenfarth M, Kesch C, et al.: Combined Clinical Parameters and Multiparametric Magnetic Resonance Imaging for Advanced Risk Modeling of Prostate Cancer-Patient-tailored Risk Stratification Can Reduce Unnecessary Biopsies. Eur Urol 2017; 72 (6): 888–96
Schlemmer H-P. Multiparametrische Prostata-MRT: Vorzüge und Grenzen. Dtsch Arztebl 2018; 115(47): [4]; DOI: 10.3238/PersOnko.2018.11.23.01
Schoots, I.G., et al., Magnetic resonance imaging-targeted biopsy may enhance the diagnostic accuracy of significant prostate cancer detection compared to standard transrectal ultrasound-guided biopsy: a systematic review and meta-analysis. Eur Urol, 2015. 68(3): p. 438-450.
Turkbey B et al. Prostate Imaging Reporting and Data System Version 2.1: 2019 Update of Prostate Imaging Reporting and Data System Version 2. European Urology, Volume 76, Issue 3, pp 340-51
Wu, J., et al. Is magnetic resonance/ultrasound fusion prostate biopsy better than systematic prostate biopsy? An updated meta- and trial sequential analysis. Oncotarget, 2015. 6(41): p. 43571-43580.