Wachstum und Ausbreitung des Prostatakarzinoms (Prostatakrebs)
Der Prostatakrebs wächst meist sehr langsam, zunächst innerhalb der Prostata. Dann kann er deren Kapsel durchbrechen und lokal fortschreiten. Bei weiterer Progression der Tumorerkrankung sind Metastasen möglich, bevorzugt in Lymphknoten und im Skelett. Die Ausbreitung wird mit dem TNM-System der Weltgesundheitsorganisation (WHO) erfasst.
Die Wachstumsgeschwindigkeit des Prostatakarzinoms (Prostatakrebs) ist häufig sehr niedrig. Bei gleichbleibender Zellteilungsrate bedeutet dies, dass es durchaus viele Jahre dauert, bis aus einer einzelnen, winzigen Krebszelle ein kleines Zellnest (Tumor) herangewachsen ist, das sich dann jedoch über einen eventuell tastbaren Knoten zu einem ausgebreiteten Krebs weiterentwickelt.
So geht man gegenwärtig davon aus, dass latente Prostatakarzinome (s. Entstehung und Formen, „schlafender Krebs“) keine Sonderform, sondern Frühformen darstellen, also lediglich spät entstanden und zu Lebzeiten nicht aufgefallen sind. Unbekannt ist allerdings, warum diese im Gegensatz zu den klinisch erkennbaren Tumoren in fast allen Bevölkerungsgruppen gleich häufig vorkommen (s. Häufigkeit). Offenbar entstehen in allen Gruppen gleich viele Karzinome, die aber nur in manchen Gruppen und auch dort nicht bei allen Männern aus bisher unklaren Gründen beschleunigt weiterwachsen.
Ausbreitung
Vom seinem Entstehungsort, meist in der peripheren Zone der Vorsteherdrüse, breitet sich der Tumor zunächst bevorzugt nach unten in Richtung Prostataspitze (Apex) aus, oder auch auf die anderen Regionen (lokal begrenztes Prostatakarzinom; zu den Zonen s. Prostata Übersicht oder Anatomie der Prostata). Er kann die Prostatakapsel durchbrechen, besonders entlang der durchtretenden Gefäße und Nerven, und in die Nachbarorgane wie Samenblasen, Harnblase, Mastdarm oder kleines Becken einwachsen (lokal fortgeschrittenes Prostatakarzinom).
Metastasen (Tochtergeschwülste) entstehen in der Regel zunächst lymphogen (über die Lymphgefäße im Körper verteilt), später hämatogen (über die Blutgefäße im Körper verteilt). Die ersten Lymphknotenstationen (regionäre Lymphknoten) liegen im kleinen Becken (in der so genannten Fossa obturatoria), weitere vor dem Kreuzbein, in der Leiste und entlang der großen Blutgefäße im Becken-, Bauch- und Brustraum. Die hämatogene Aussaat betrifft selten die inneren Organe, häufig aber das Skelett, anfangs insbesondere die Lendenwirbelkörper, Oberschenkelknochen und Beckenknochen.
Neben dem Typ (s. Klassifikation) bestimmt vor allem die Größe des Prostatakarzinoms seine Ausbreitung. So sollen erst Tumoren ab einem Volumen von 0,2 ccm (Durchmesser 0,7 cm, bei günstigem Sitz gerade tastbar) Metastasen bilden können, während dies bei mehr als 12 ccm (Durchmesser 2,8 cm) fast immer der Fall ist. Und unter 4 ccm (Durchmesser 2,0 cm) ist ein Kapseldurchbruch unwahrscheinlich.
TNM-System (WHO)
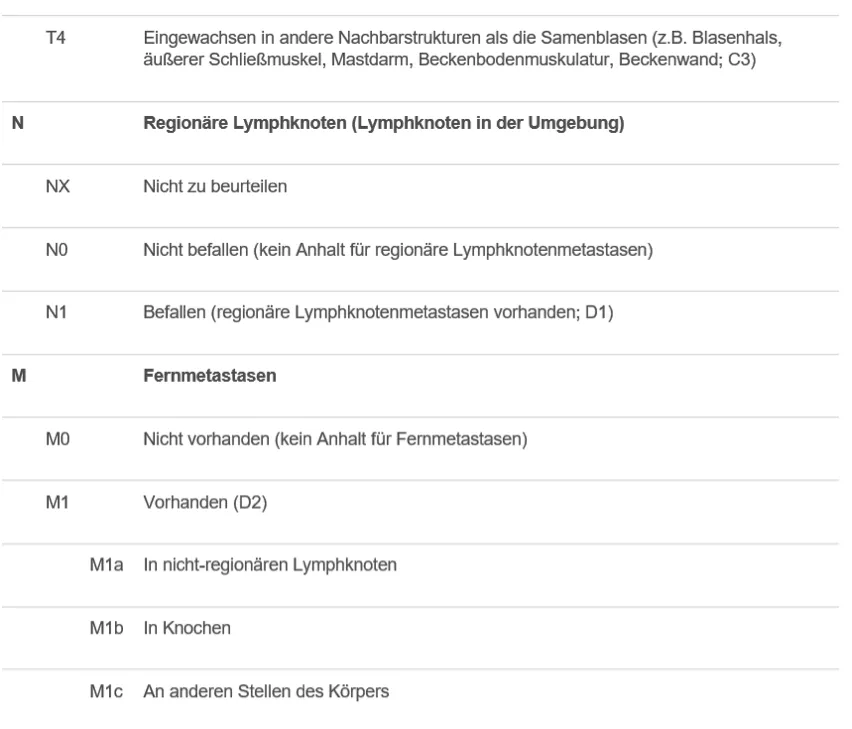
Die Ausbreitung eines Prostatakarzinoms lässt sich mit dem TNM-System erfassen: T steht für den Primärtumor, N für Lymphknoten in der Umgebung (regionär) und M für Fernmetastasen (außerhalb der regionären Lymphknoten). Diese Kategorien werden mit Ziffern und Buchstaben weiter präzisiert (s. Tabelle).
Die Einstufung ist sehr wichtig für die Wahl der Therapie (s. Behandlungsplanung). Sie erfolgt zunächst anhand der Befunde aus klinischen und technischen Untersuchungen (s. Untersuchung). Dabei wird der untersuchten Kategorie ein c (= engl. clinical) vorangestellt werden (z .B. T2a N0 M0 oder cT2a cN0 cM0).
Nach der histologischen (feingeweblichen) Untersuchung von entferntem Gewebe (z. B. nach radikaler Prostatektomie) wird der betreffenden Kategorie ein p (= pathologisch gesichert) vorangestellt (z. B. pT2a pN0 M0). Zusätzlich wird eine weitere Kategorie R eingefügt, die für einen im Körper verbliebenen Resttumor steht: R0 = kein Anhalt, R1 = mikroskopisch sichtbar (z. B. wenn der Schnittrand vom Tumor befallen ist), R2 = makroskopisch (mit bloßem Auge) sichtbar. Beide Angaben erleichtern die Abschätzung der Prognose.
Bei der Einstufung ist die jeweils höchste zutreffende Kategorie maßgeblich (z.B. kleiner, aber kapseldurchbrechender Tumor = pT3a, Metastasen in Knochen, aber auch in der Leber = M1c). Ein Tumor, der nur in der Prostatabiopsie, nicht aber mittels Tastuntersuchung (DRU) oder bildgebenden Verfahren zu finden ist, wird immer als T1c eingestuft, auch wenn er beide Prostataseiten betrifft. Die dann eingeleitete Therapie (z .B. das Entfernen des Tumors) führt nicht zur Rückstufung in der TNM-Klassifikation.
Tabelle: TNM-System bei Prostatakarzinom. Erläuterungen siehe Text (nach UICC, 8. Aufl. 2017; zusätzlich: A0 bis D2 = Einstufung nach dem amerikanischen Whitmore-Jewett-System)
Staging
Die Stadieneinteilung basiert auf der aktuellen UICC-Klassifikation (2017). Die Stadien T1-2 N0 M0 werden als lokal begrenztes Prostatakarzinom definiert, die Stadien T3-4 N0 M0 als lokal fortgeschritten.
Die Stadien N1 und/oder M1 werden als fortgeschrittenes bzw. metastasiertes Prostatakarzinom bezeichnet.
Das lokal begrenzte Prostatakarzinom wird im Hinblick auf ein erneutes Fortschreiten der Erkrankung (Regressions-Risiko) eingeteilt in
- niedriges Risiko: PSA < 10 ng/ml, Gleason-Score 6 cT1c, 2a
- mittleres (intermediäres) Risiko: PSA > 10-20 ng/ml oder Gleason-Score 7 oder cT2b
- hohes Risiko: PSA > 20 n/ml oder Gleason-Score ≥ 8 oder cT2c
D’Amico, A. V.; Whittington, R.; Malkowicz, S. B. et al.
Biochemical outcome after radical prostatectomy, external bean radiation therapy or interstitial radiation therapy for clinically localized prostate cancer
JAMA 1998 280(11) 969-94Leitlinienprogramm Onkologie
(Deutsche Krebsgesellschaft, Deutsche Krebshilfe AWMF) : Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie der verschiedenen Stadien des Prostatakarzinoms. Langversion 5.0, 2018 AWMF Registernummer 043/022 OLMottet, N. et al.: Guidelines on prostate cancer. European Association of Urology (EAU) 2018. Neueste Version verfügbar auf der EAU-Website über die Seite der onkologischen Leitlinien als PDF (englisch)
Rübben, H. (Hrsg.): Uroonkologie. 6. Auflage, Springer Medizin Verlag, Heidelberg 2014
Sobin, L. H.; Gospodarowicz, M. K.; Wittekind, C (eds.)
TNM Classification of Malignom Tumours
8th ed. Hoboken. Wiley-Blackwell 2017