Prostatabiopsie
Die Probeentnahme aus der Prostata dient der weiteren Abklärung auffälliger Befunde durch Gewinnung einer Gewebeprobe. Diese kann von einem Pathologen feingeweblich (histologisch) beurteilt werden und gesunde Zellen können mit einer sehr hohen Genauigkeit von Tumorzellen unterschieden werden.
Prostata-Stanzbiopsie – Gewebeentnahme aus der Prostata
Beim Prostatakrebs ist eine frühzeitige Erkennung besonders wichtig. Denn dieser bösartige Tumor verursacht im Anfangsstadium nur selten Beschwerden, zugleich sind die Heilungsaussichten um so besser, je früher er behandelt wird (s. Früherkennung des Prostatakarzinoms).
Um Prostataerkrankungen festzustellen, verwendet der Arzt vor allem die digitale rektale Untersuchung (DRU, Abtasten der Prostata), die Ultraschalluntersuchung (Sonographie), (transrektaler Ultraschall (TRUS)), sowie die Bestimmung des PSA-Spiegels im Blut. Unter bestimmten Umständen wird eine MRT-Untersuchung eingesetzt. Ergeben sich bei diesen Untersuchungen Hinweise, dass ein Prostatakarzinom vorliegen könnte, kann nur durch eine Prostatabiopsie (Probeentnahme) festgestellt, ob Prostatakrebs tatsächlich vorliegt.
Der Arzt wird eine Prostatabiopsie empfehlen, wenn mindestens einer der drei folgenden Befunde vorliegt:
- Ein PSA-Wert ab 4 ng/ml bei der ersten Früherkennungsuntersuchung, der mit einer zweiten Messung nach 6-8 Wochen bestätigt wurde (der Grenzwert kann je nach Testsystem etwas geringer sein). Dabei sind Einflüsse auf den PSA-Wert zu berücksichtigen wie eine Erhöhung, die nicht auf einen Tumor zurückgeht (z.B. Entzündungen der Prostata s. Prostatitis). Bei jüngeren Männern (unter 45 Jahren) kann individuell auch ein niedrigerer Grenzwert verwendet werden.
- Ein verdächtiger Befund bei der DRU (digitale rektale Untersuchung, Abtasten der Prostata).
- Ein auffälliger PSA-Anstieg. Als auffällig gilt eine PSA-Anstiegsgeschwindigkeit (PSA-V) ab einem Bereich von jährlich 0,35-0,75 ng/ml. Dabei ist zu berücksichtigen, dass deren Berechnung verfälscht werden kann durch einen Wechsel des Testsystems und durch normale PSA-Schwankungen (v.a. bei niedrigem Grenzwert und kurzem Abstand zwischen den Messungen; s. hierzu auch PSA-Anstiegsgeschwindigkeit).
Für die Entscheidung ob eine Biopsie empfohlen wird, spielen nicht nur das Ausmaß der oben genannten Veränderungen (z.B. die Höhe des PSA-Werts) eine Rolle, sondern auch weitere Faktoren wie die Lebenserwartung des Betroffenen (Alter, Begleiterkrankungen) und andere. Der Arzt bewertet alle Befunde individuell für jeden einzelnen Patienten und entscheidet dann, ob eine Biopsie empfohlen wird. Faktoren dafür können z.B. eine geringe Erhöhung und langsamer Anstieg des PSA oder eine andere fortgeschrittene Krebserkrankung sein.
Aufklärung vor der Biopsie
Damit der Patient eine persönliche Entscheidung treffen kann, ob er den Eingriff durchführen lassen möchte, wird er durch den Arzt mindestens einen Tag vor dem Eingriff über mögliche Vorteile, Gefahren und Konsequenzen der Prostatabiopsie aufgeklärt. Dies umfasst auch Informationen über die Durchführung sowie mögliche Komplikationen des geplanten Biopsieverfahrens (s.u.). Außerdem werden die Behandlungsmöglichkeiten bei Nachweis von krankhaftem Gewebe (positive Biopsie) erläutert und über ein eventuell falsch negatives Ergebnis (vorhandener Krebs nicht entdeckt, s.u. im Abschnitt Befunde) gesprochen.
Wichtig ist außerdem zu wissen, dass nach dem derzeitigen Stand der Forschung eine Biopsie keinen Einfluss auf ein Prostatakarzinom hat: Weder beschleunigt sie dessen Wachstum, noch begünstigt sie die örtliche Ausbreitung oder gar Absiedlungen (Metastasen). Eine Biopsie wird also keinesfalls „einen schlafenden Krebs wecken“, kann ihn aber in einem frühen, noch heilbaren Stadium entdecken.
Transrektale Prostatastanzbiopsie
Für die Prostatabiopsie gibt es verschiedene Verfahren (s. Prostatabiopsie im Lexikon). Standard ist heute immer noch die transrektale Prostatastanzbiopsie unter TRUS-Kontrolle. Feine Gewebezylinder werden unter Ultraschallkontrolle aus genau vorbestimmten Orten der Prostata durch eine Nadel vom Mastdarm aus ausgestanzt. 10-12 Proben werden nach einem festgelegten Schema entnommen, zusätzlich werden Proben aus den bei den Untersuchungen aufgefallenen Arealen gewonnen. Da Bereiche, die bei der DRU auffällig waren, nicht unbedingt auch im TRUS erkennbar sind, kann man unter Tast-Kontrolle dort weitere Proben ebenfalls gezielt entnehmen.
Vor dem Eingriff dient das Erheben der Anamnese (Vorgeschichte) besonders dazu, erhöhte Risiken für Komplikationen (s.u.) im Voraus zu erkennen. Sehr wichtig ist eine Medikamentenanamnese, besonders in Bezug auf gerinnungshemmende Mittel. Die Stanzbiopsie selbst wird meist ambulant durchgeführt und muss unter Antibiotikaschutz erfolgen. Das heißt, man nimmt vorsorglich kurzzeitig ein Antibiotikum ein, um das Risiko einer Infektion durch Darmkeime zu vermindern. Der Eingriff kann in lokaler Betäubung erfolgen, eine kombinierte Gabe von Schmerz- und Beruhigungsmitteln (Analgosedierung) oder sogar eine Kurznarkose sind nur selten nötig.
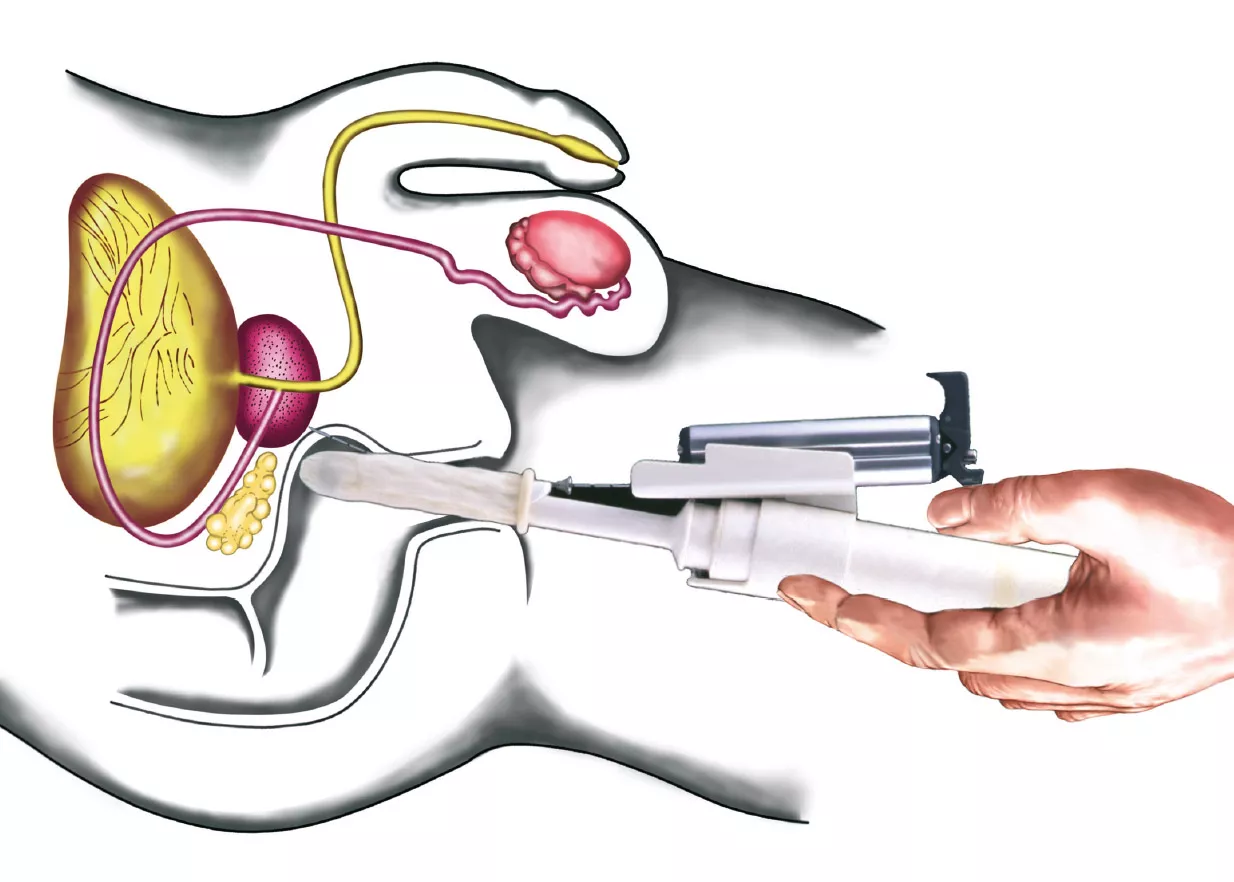
Zur Stanzbiopsie wird die Ultraschallsonde in den Mastdarm eingeführt (Abb. 1). Sie enthält einen Kanal, durch den sich die Biopsienadel in den Zielbereich vorschieben lässt. Das Ausstanzen der Gewebezylinder selbst erfolgt mit einem speziellen Apparat blitzschnell und ist kaum spürbar, nur ein Klick ist zu hören.
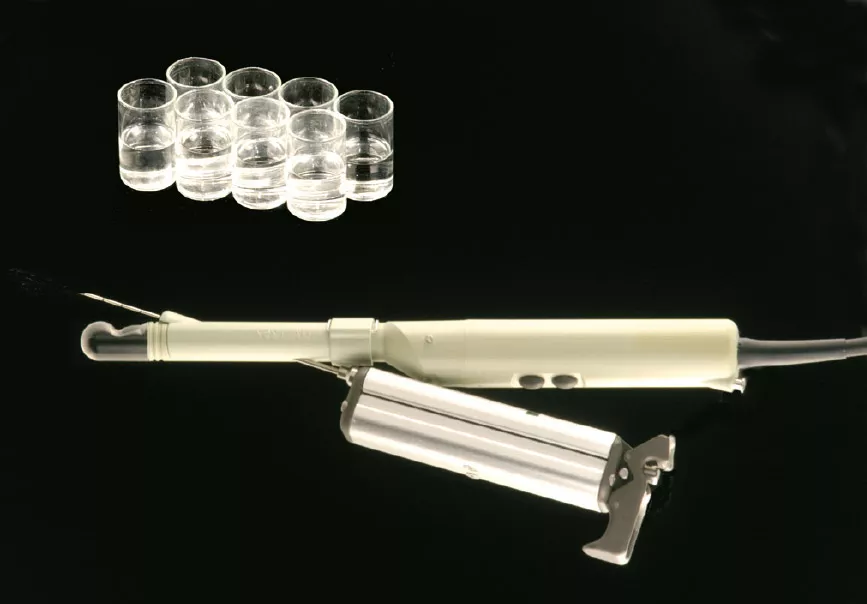
So sollen nach einem festen Schema in der Regel 10-12 Gewebezylinder entnommen werden. Zusätzlich kann eine Entnahme aus tastbaren Knoten oder anderen verdächtigen Bezirken infrage kommen (s.o.). Jede Probe kommt in ein separates Gefäß (Abb. 2), und ihr Entnahmeort wird genau notiert, damit die Befunde später zugeordnet werden können.
Nach der Biopsie sollen sich die Patienten ein, zwei Tage schonen, das heißt starke körperliche Anstrengungen meiden. Ein leichtes Druckgefühl kommt oft vor, nur gelegentlich ist ein Schmerzmittel nötig. Ebenso wenig beunruhigend sind geringe Blutauflagerungen auf dem Stuhl, sowie Blutbeimengungen zum Urin (Hämaturie). Das Sperma kann noch mehrere Wochen nach dem Eingriff zuerst rötlich, später schmutzig braun verfärbt sein. Die Fähigkeit zur aktiven Teilnahme am Straßenverkehr und zum Bedienen von Maschinen kann, wie nach jedem Eingriff, einschränkt sein. Falls jedoch Fieber auftritt oder die Blase nicht mehr entleert werden kann (Harnverhalt), ist umgehend der Urologe oder ein Krankenhaus aufzusuchen.
Mögliche Komplikationen der Biopsie
Die transrektale Prostatastanzbiopsie ist ein relativ einfacher und sicherer Eingriff. Komplikationen sind insgesamt selten. Sie können jedoch schwerwiegend und gefährlich sein und eine weitere medikamentöse oder operative Behandlung erforderlich machen. Bei folgenden Anzeichen sollten Sie sich sofort an Ihren Arzt wenden:
Blutungen: Als Zeichen für die Verletzung eines größeren Blutgefäßes kann eine starke Blutung aus dem Darm oder der Harnröhre auftreten. Keine notfallmäßige Vorstellung beim Arzt bedarf eine Blutbeimengung zum Urin (bis zu etwa zwei Wochen, s. auch Hämaturie) oder zum Sperma (oft länger als etwa vier Wochen, s. auch Hämospermie) .
Entzündungen: Trotz Antibiotikaprophylaxe (s.o.) verursachen verschleppte Darmkeime manchmal Infektionen wie eine Harnwegsinfektion oder eine Prostataentzündung (s. akute Prostatitis). Bei starken Schmerzen, Fieber und Schüttelfrost ist von einer ernsten Erkrankung auszugehen. Hier muss umgehend ein Arzt oder ein Krankenhaus aufgesucht werden.
Allergie: Solche Überempfindlichkeitsreaktionen, zum Beispiel gegen ein Betäubungsmittel oder ein Antibiotikum, können sich mit Hautausschlag, Juckreiz, Schwindel oder Atembeschwerden äußern.
Akute Harnverhaltung (Ischurie): Die Harnentleerung ist plötzlich unmöglich, so dass die Blase schmerzhaft überdehnt wird. Mögliche Ursachen sind das Verstopfen des Blasenausgangs mit Blut oder eine Schwellung der Prostata, ähnlich wie bei der gutartigen Prostatavergrößerung (vgl. Zeichen und Komplikationen des BPS). Auch hierbei ist umgehend ein Urologe oder ein Krankenhaus aufzusuchen.
Befunde und ihre Aussagekraft
Die Gewebeproben werden aufgearbeitet und von einem Pathologen mit dem Mikroskop histologisch (feingeweblich, s. Histologie) untersucht. Bei krankhaften Veränderungen (positive Biopsie) kann er deren Art bestimmen und den Tumorzellen einen Grad der Malignität (Bösartigkeit) (s. hierzu Klassifikation des Prostatakarzinoms) zuordnen. Zudem sind Rückschlüsse auf die örtliche Ausdehnung möglich, wenn bekannt ist, wo die einzelnen Proben entnommen wurden.
Die Aussagekraft des histologischen Befunds wird eingeschränkt von der Tatsache, dass die Biopsie immer nur Teile der Prostata erfasst. Deshalb lässt sich zum Beispiel bei einer positiven Biopsie erst nach einer Operation anhand des gesamten entfernten Gewebes sicher beurteilen, wie weit sich ein Prostatakarzinom ausgebreitet hat.
Ist hingegen kein krankhaftes Gewebe nachweisbar (negative Biopsie), so kann dies bedeuten, dass tatsächlich keines vorhanden ist (richtig negatives Ergebnis), oder aber, dass es nicht getroffen wurde (falsch negatives Ergebnis). Die Biopsie kann also ein Prostatakarzinom nicht mit absoluter Sicherheit ausschließen.
Rebiopsie
Bei negativer Biopsie empfiehlt sich spätestens nach 12 Monaten eine erneute Untersuchung, einschließlich DRU (digitale rektale Untersuchung) und PSA-Kontrolle. Auch hier sollten störende Einflüsse auf den PSA-Spiegel bekannt sein und möglichst ausgeschlossen werden (Näheres s. PSA-Bestimmung). Als Ergänzung kann man zur weiteren Abklärung ein MRT („Kernspin“) durchführen.
Besteht weiterhin ein Verdacht auf Prostatakrebs, kann eine Rebiopsie (Wiederholungsbiopsie) nötig sein, eventuell mit einer größeren Anzahl von Proben. Vor jeder Rebiopsie soll der Patient erneut über mögliche Vorteile, Gefahren und Konsequenzen der Prostatabiopsie aufgeklärt werden (s.o. im Abschnitt Aufklärung). Hierzu gehören zusätzlich Informationen über die im Vergleich zu einer vorherigen Biopsie geringere Trefferrate, die andere Aussagekraft des Befunds und das weitere Vorgehen, wenn die Biopsie wieder negativ ausfällt.
Eine Rebiopsie innerhalb von sechs Monaten soll empfohlen werden
- beim Nachweis einer ausgedehnten HG-PIN (hochgradige prostatische intraepitheliale Neoplasie, Krebsvorstufe, in mindestens 4 Gewebeproben),
- beim Nachweis einer ASAP (engl. = atypical small acinar proliferation; atypische mikroazinäre Proliferation, verdächtiges Gewebe),
- beim Nachweis eines isolierten intraduktalen Karzinoms der Prostata (IDC-P)
- bei suspekten PSA-Werten bzw. PSA-Verlauf beginnend im Abstand von mindestens 6 Wochen nach der Biopsie
Perineale Biopsie
Da es bei der transrektalen Prostatabiopsie zu sehr schweren Infektionen kommen kann, wird immer häufiger eine perineale Biopsie empfohlen. Da die perineale Biopsie die Darmschleimhaut nicht verletzt, kann es zu keiner Einschwemmung von Darmbakterien in die Prostata kommen. Unter einer Kurznarkose von 30 - 45 Minuten werden mehrere Proben über den Damm (zwischen Hodensack und After) aus der Prostata entnommen. Durch den kombinierten Einsatz eines Rasters (Template), perineal und des Ultraschalls, transrektal, ist eine zielgenaue Punktion der zuvor festgelegten Areale möglich. Genauso wie bei der transrektalen Biopsie werden auch hier zunächst Proben aus vorbestimmten Orten und dann Proben aus bei den Untersuchungen auffälligen Arealen, genommen. Diese Art der Biopsie ist auch für Patienten zu empfehlen, die am Enddarm voroperiert oder bestrahlt worden sind, wodurch eine Heilung nach transrektaler Biopsie verzögert sein kann.
Die perineale Biopsie ist im Vergleich zur transrektalen Biopsie sehr aufwendig. Sie ist so schmerzhaft, dass eine Narkose erforderlich ist und deshalb wird sie häufig nur stationär in einer Klinik durchgeführt.
MRT Fusionsbiopsie
Dies ist eine Kombination von TRUS und MRT (siehe MRT). Im MRT auffällige Areale, die vom Radiologen mindestens als PIRADS 3 (siehe MRT) klassifiziert worden sind, werden gezielt biopsiert. Hierfür werden MRT- und Ultraschallbilder fusioniert, also übereinandergelegt und abgeglichen. Dies geschieht über spezielle Ultraschallgeräte oder kann von einem erfahrenen Urologen auch durch den direkten Vergleich der Ultraschall- und MRT-Schnittbilder erfolgen (kognitive Fusionsbiopsie). Die Fusionsbiopsie wird häufig perineal, seltener transrektal durchgeführt (s.o.). In den Leitlinien wird eine Fusionsbiopsie erst bei einer Re-Biopsie empfohlen. Neuere Daten deuten darauf hin, dass Patienten unter Umständen auch von einer primären Fusionsbiopsie profitieren könnten.
Die Fusionsbiopsie ist aufwendig und teuer. Die Kosten werden von den Krankenkassen in der Regel nicht erstattet.
Steuergruppe der Leitlinie: Manfred Wirth (Vorsitzender), Richard Berges (seit Aktualisierung 2016) , Michael Fröhner, Kurt Miller, Herbert Rübben, Michael Stöckle (seit Aktualisierung 2011), Frederik Wenz (seit Aktualisierung 2011), Thomas Wiegel, Bernhard Wörmann, Oliver Hakenberg (seit Aktualisierung 2016): Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie der verschiedenen Stadien des Prostatakarzinoms 2018, Deutsche Gesellschaft für Urologie e. V. (DGU)
N. Mottet (Chair), R.C.N. van den Bergh, E. Briers (Patient Representative), L. Bourke, P. Cornford (Vice-chair), M. De Santis, S. Gillessen, A. Govorov, J. Grummet, A.M. Henry, T.B. Lam, M.D. Mason, H.G. van der Poel, T.H. van der Kwast, O. Rouvière, T. Wiegel, Guidelines Associates: T. Van den Broeck, M. Cumberbatch, N. Fossati, T. Gross, M. Lardas, M. Liew, L. Moris, I.G. Schoots, P.M. Willemse: Prostate Cancer 2018, EAU Guidelines
Michel / Thüroff/ Janetscheck / Wirth: Die Urologie, Springer Medizin Verlag, Heidelberg 2016, ISBN 978-3-642-39939-8
Die Prostatastanzbiopsie – Gewebeentnahme aus der Prostata, Ein Leitfaden für Patienten, 7. Auflage 2018